最後更新日期:2026年03月27日
「張力變強」是中風後最常見的現象。
患者的手臂會縮起來,拉都拉不開。腳踩到地,整條腿像是在頂著什麼東西。
你試著幫他把手臂拉直,他臉皺起來,手卻越拉越緊。出門一緊張,全身就更緊了。
這可能就是「痙攣」,一種大腦保護身體的力量。
這篇文章的目的,是讓你真正搞懂痙攣是什麼、為什麼會發生、什麼讓它更嚴重、以及在家可以怎麼做。
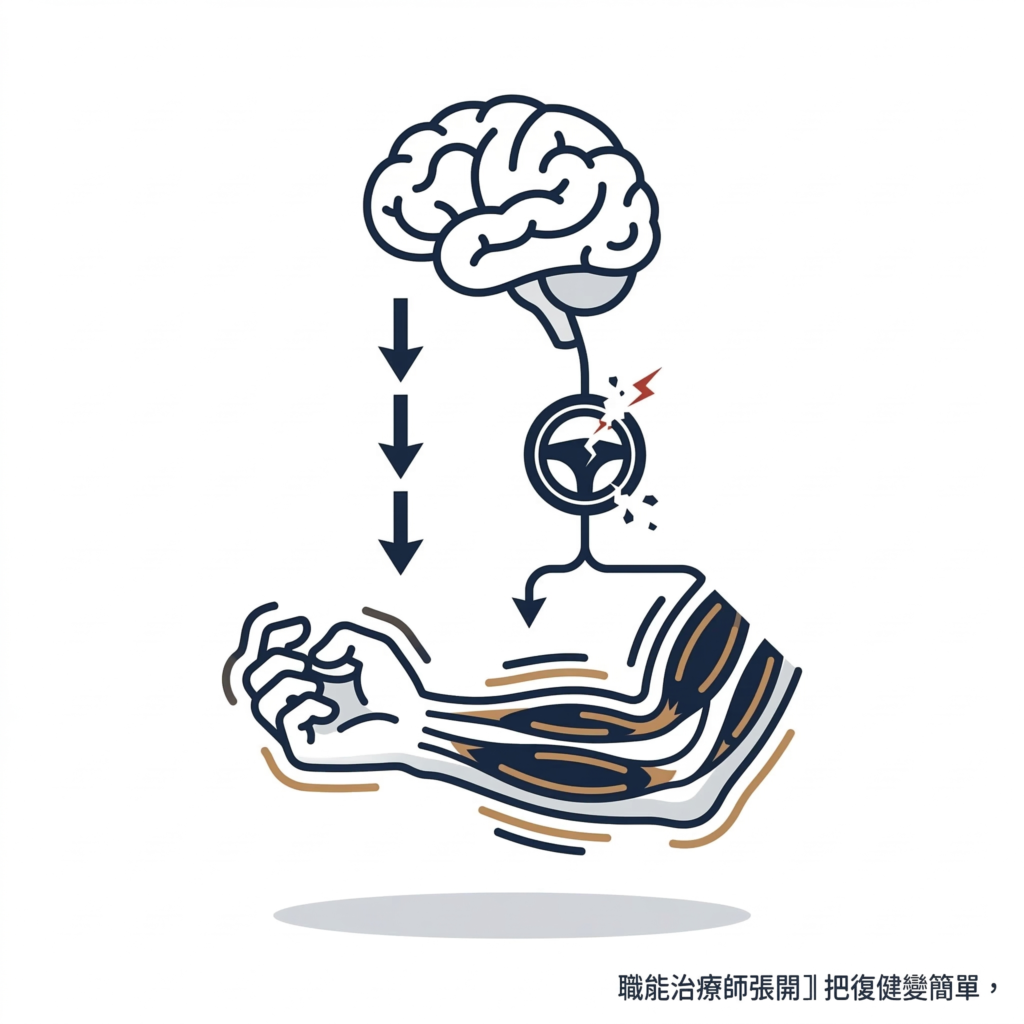
中風後痙攣(Post-Stroke Spasticity)是大腦煞車系統損壞後、肌肉張力無法放鬆的狀態,影響約 25% 的中風患者,可以透過正確的環境調整和復健策略主動管理。
1 什麼是中風後痙攣(Post-Stroke Spasticity)
中風後痙攣(Post-Stroke Spasticity,PSS),是一種「大腦煞車系統損壞後」出現的狀態。
正常情況下,大腦會持續調控肌肉張力,什麼時候收縮、什麼時候放鬆,有一套精密的平衡機制。
中風損傷了控制這套機制的神經路徑,結果是:煞車失靈,肌肉太容易緊起來,而且緊了之後很難放掉。
換句話說,大腦會一直在送出「有危險,快保護」的訊號,肌肉就一直繃著,不管你想不想放鬆。
💡 中風小知識:
中風後痙攣屬於上運動神經元症候群(Upper Motor Neuron Syndrome)的一部分。
定義是:一種速度依賴性的肌肉張力增加(velocity-dependent increase in muscle tone),由牽張反射過度敏感所引起。
也就是說,肌肉對「被拉動」這件事反應過度,動得越快,它縮得越緊(Lance, 1980;引自 Wissel et al., 2013)。
2 每四位中風患者,就有一個會出現痙攣
中風後痙攣是相當普遍的後遺症,但嚴重程度因人而異。
根據納入多項前瞻性世代研究的統合分析,中風後痙攣的整體合併盛行率約為 25%,首發中風患者約為 27%。
若是「癱軟無力」的族群,痙攣發生率可上升至約 40%。重度痙攣,手腳緊繃到嚴重影響日常照護,則約為 9–10%(Zeng et al., 2021)。
換句話說,每四位中風患者裡,大約就有一位會出現痙攣;有明顯肢體無力的患者,這個比例更接近十人中四人。
這是一個常見的、需要主動面對的後遺症,而不是「特別倒楣才會碰到」的例外狀況。
更重要的是,痙攣可能會造成關節永久性的僵硬,以及肌肉實質上的縮短。
約半數中風住院患者在發病後 6 個月內,可能出現至少一處關節攣縮,不同關節的發生率可達 12–28%(Malhotra et al., 2011)。痙攣若沒有主動管理,攣縮是最常見的長期症狀之一。

3 痙攣什麼時候會出現?
痙攣在中風後幾天內就會出現了,然後慢慢升高,幾個月後開始影響到生活。
根據一項以第一次中風患者為對象的世代研究(Wissel et al., 2010):
- 中風後 2–10 天: 約 4% 的患者出現痙攣
- 中風後 1 個月: 上升至約 27%
- 中風後 6 個月: 維持在約 23%,而嚴重到影響穿衣、洗澡、行走的失能性痙攣比例,從 1 個月的少數,增加到約 13%
這告訴我們:
❶ 痙攣可能會越變越嚴重
剛中風可能只是輕度的張力增加,幾個月後才變成真正干擾照護和功能的程度。
這也是為什麼台灣跨學會指引特別建議在中風後 4 週、3 個月、6 個月進行定期評估,這三個時間點是神經恢復的關鍵觀察窗口(台灣神經學學會等,2021)。
❷ 上肢比下肢更早、更常出現痙攣
研究指出,在中風後 4 週就同時出現「上肢運動功能差+痙攣」的患者,是 12 個月後發展為重度痙攣的重要預測因子(Wissel et al., 2010)。
這代表早期介入很重要,等到嚴重了才處理,效果會大打折扣。

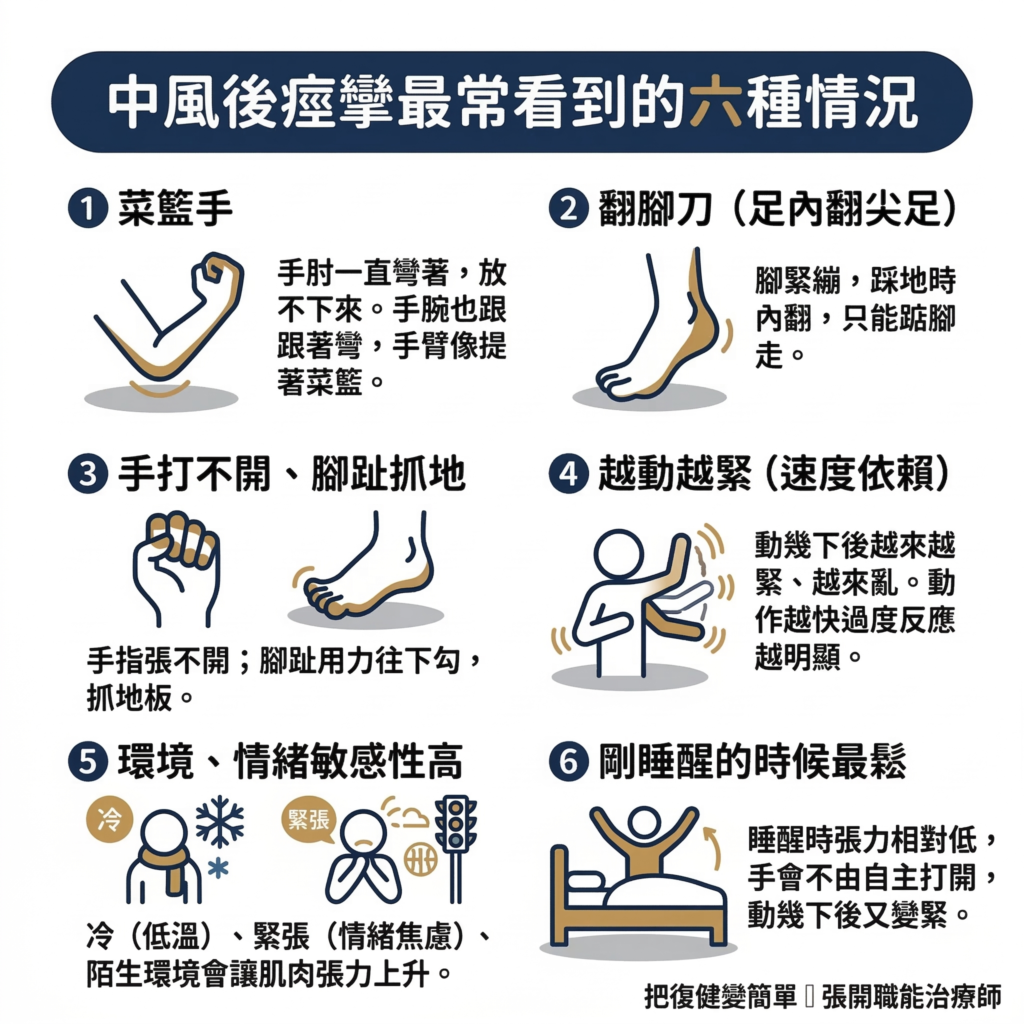
4 痙攣長什麼樣子?中風最常看到的六種情況
❶ 菜籃手
手肘一直彎著,放不下來、伸不直。有時候手腕也跟著彎,整隻手臂像是提著一個看不見的菜籃。
這是中風後上肢痙攣最典型的樣子,來自屈肌群張力過高。
臨床上正式的描述包含:肩關節內收/內旋、肘屈曲、前臂旋前、手腕屈曲、握拳等(台灣神經學學會等,2021)。
❷ 翻腳刀(足內翻尖足)
腳很緊繃,踩地的時候會往內翻,走路的時候腳跟不容易先著地,只能踮腳走,容易絆倒。這也是為什麼很多中風患者需要穿垂足板(AFO,Ankle-Foot Orthosis)的原因之一。
❸ 手打不開、腳趾抓地
手指想張開,但張不開;腳趾用力往下勾,踩地的時候感覺腳趾一直在抓著地板。
❹ 越動越緊
剛開始動的時候還好,做幾下之後越來越緊、越來越亂。
這正是痙攣「速度依賴」特性的體現:動作越快、重複越多,肌肉的過度反應就越明顯。
❺ 環境、情緒敏感性高
- 越冷越緊: 低溫會讓肌肉張力上升
- 越緊張越緊: 情緒焦慮、環境陌生,張力跟著升高
- 在家走路好好的,出門過馬路全身就僵硬: 熟悉的環境對神經系統來說是安全的,陌生的情境會觸發更強的防禦反應
❻ 剛睡醒的時候最鬆
經過一夜休息,神經系統比較平靜,張力也相對低。很多患者會發現自己剛睡醒時,手居然會不由自主的打開,但動了幾下之後又會變緊。
5 為什麼中風後會出現痙攣?
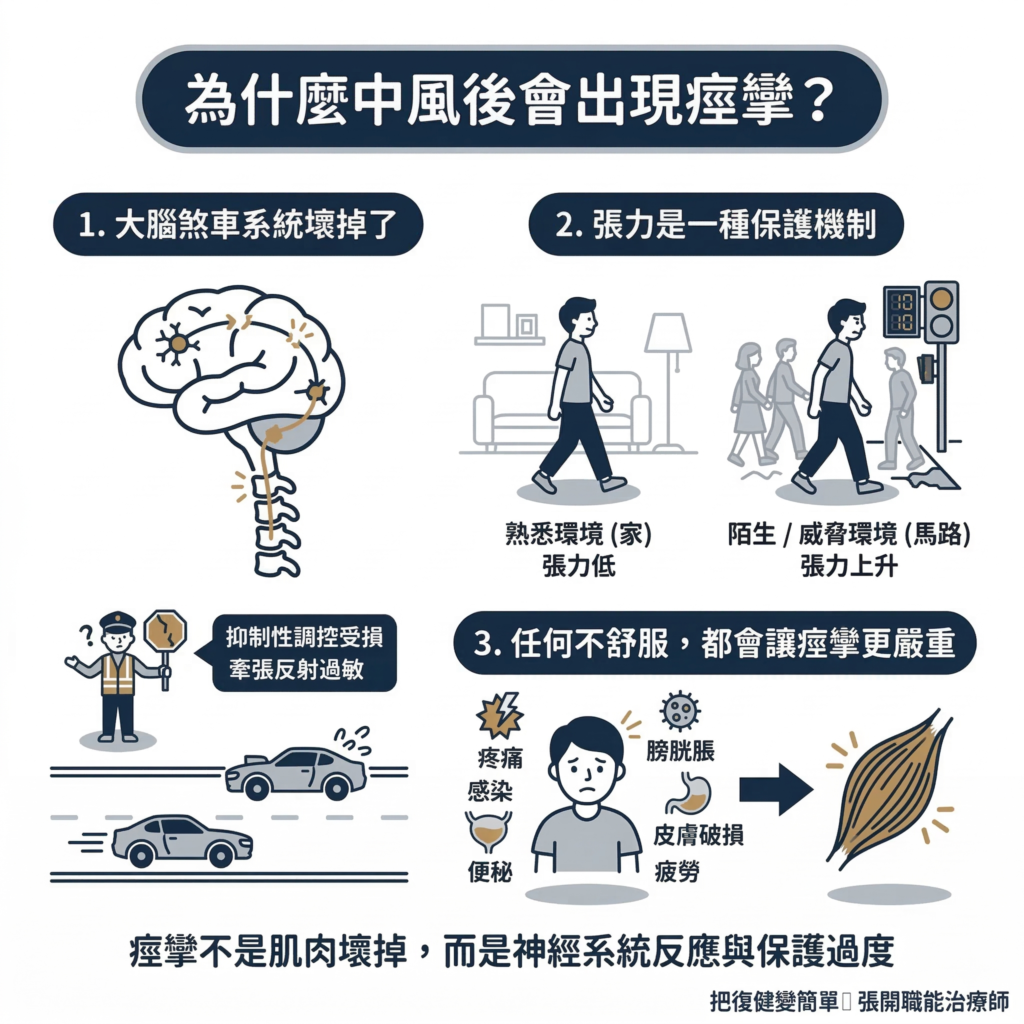
❶ 大腦的煞車系統壞掉了
中風後痙攣的根本原因,是大腦對脊髓的「抑制性調控」被破壞了。
正常情況下,大腦皮質透過皮質脊髓徑(Corticospinal Tract)和網狀脊髓徑(Reticulospinal Tract)這兩條神經通道,持續對脊髓發出「慢下來」的指令,讓肌肉不要反應過度。
中風後,這些神經通道受損了,牽張反射就失去了「上面管著它」的力量,變得過於敏感。結果是:輕微的刺激、快速的動作,都可能引發過度的肌肉收縮。
就像原本有個交通指揮員在管路口,現在指揮員不見了,肌肉這台車就開始亂衝。
❷ 張力是一種保護機制
張力升高,本質上是神經系統的「防禦反應」。
當大腦感知到威脅或不安全,神經系統就會提高肌肉張力,讓身體「準備好」應對危險。
這跟你上台演講前全身緊繃是一樣的道理。陌生的場合、害怕出錯、注意力被外在環境佔滿,張力就上來了。等你熟悉了這個場合、演講過幾次了,張力自然下來。
中風患者身上,這個機制是一樣的:
- 在家走路,環境熟悉、路線可預測,神經系統感到安全,張力相對低
- 出門去過馬路,燈號在倒數、旁邊有人、地面不平,神經系統感到威脅,全身張力立刻上升
所以在「安全、可預測」的環境下練習,對中風患者來說很重要,痙攣比較不會跑出來搗蛋。
❸ 任何不舒服,都會讓痙攣更嚴重
任何讓身體感到不舒服的狀況,都會讓痙攣明顯加重。
包括:疼痛、泌尿道感染、膀胱脹、便祕、皮膚破損、過度疲勞等。
例如曾經有患者的痙攣突然變得很嚴重,後來發現是泌尿道感染的關係,以抗生素治療後,痙攣就明顯降低了(Sheean & McGuire, 2009)。
患者在做復健的時候也一樣,任何快速的動作、吃力的姿勢或是疼痛,對大腦神經來說,都是「有害刺激」,會讓神經系統持續感覺「有危險」,然後持續收緊保護。
綜合以上三層機制,我們可以理解痙攣的本質:不是肌肉本身壞掉了,而是神經系統反應過度、保護過度。
6 中風後的「緊」有兩種:痙攣 vs 攣縮
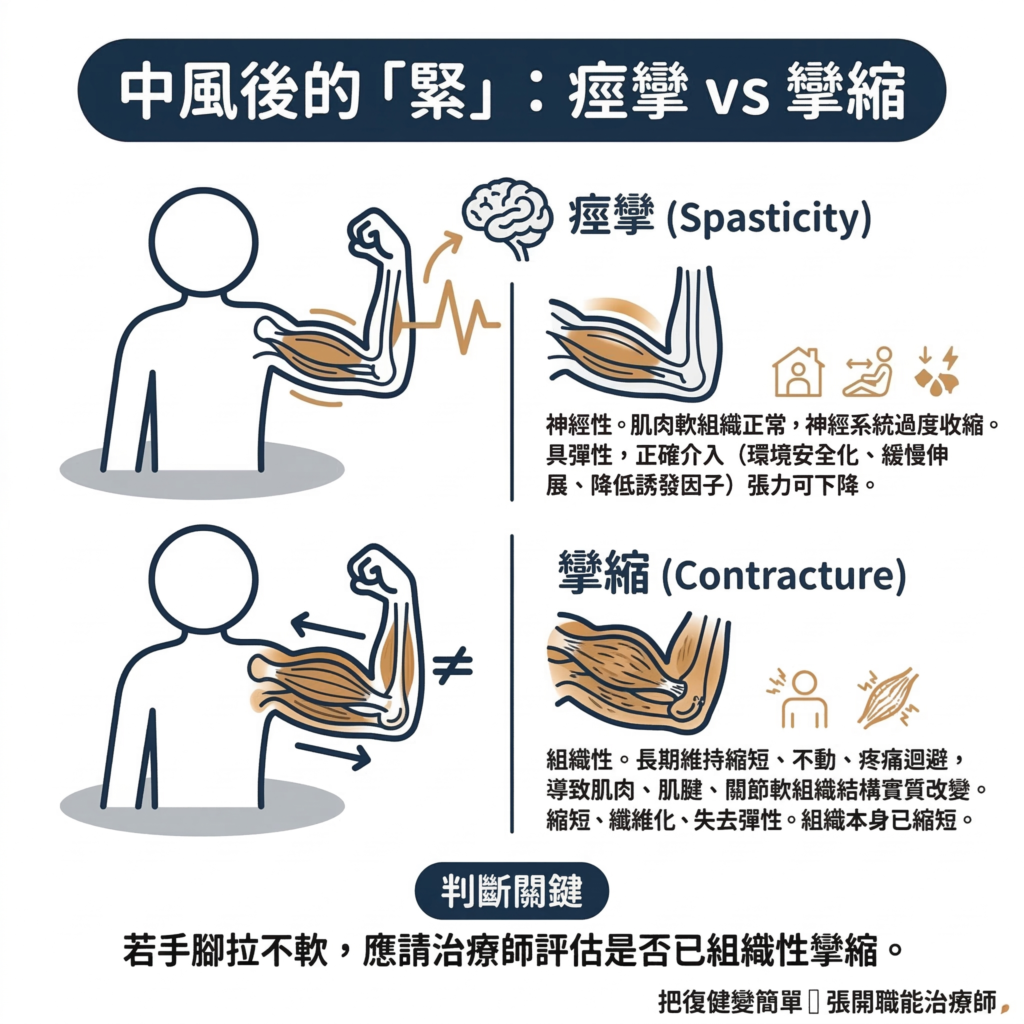
中風後的「緊繃」,不一定是「痙攣」造成的,也可能是固定的「攣縮」。
痙攣(Spasticity)
這是神經性的。肌肉本身還是正常的軟組織,只是神經系統讓它過度收縮。這種「緊」是有彈性的,在正確的介入下(環境安全化、緩慢伸展、降低誘發因子),張力是可以下降的。
攣縮(Contracture)
這是組織性的。長期維持在縮短的位置、長期不動、疼痛迴避,會讓肌肉、肌腱、關節周圍的軟組織發生實質的結構改變,縮短、纖維化、失去彈性。
這種「緊」已經不是神經系統過度反應的問題,而是組織本身已經縮短了。
如果你發現患者的手腳不管怎麼慢慢拉、怎麼調整環境,都幾乎不會軟下來,這時候應該請治療師評估,是否已經有組織性攣縮,需要更進一步的介入。
| 痙攣 | 攣縮 | |
|---|---|---|
| 來源 | 神經性(過度反射) | 組織性(結構縮短) |
| 觸感 | 快速移動時阻力大,慢速時相對較軟 | 無論快慢都有阻力 |
| 改善潛力 | 透過神經系統調節可改善 | 需要更積極的矯具、石膏或手術介入 |
| 緊急性 | 需主動管理,避免惡化為攣縮 | 已發生者需評估結構性介入 |
💡 中風小知識:
臨床上常用 Modified Tardieu Scale(MTS) 來分辨你是痙攣與攣縮,
透過不同速度的被動牽伸,取得 R1(快速牽伸出現阻力的角度)與 R2(慢速可達的最大角度),兩者差距越小,代表結構性攣縮的比例越高,純粹放鬆張力已不足以解決問題(台灣神經學學會等,2021)。
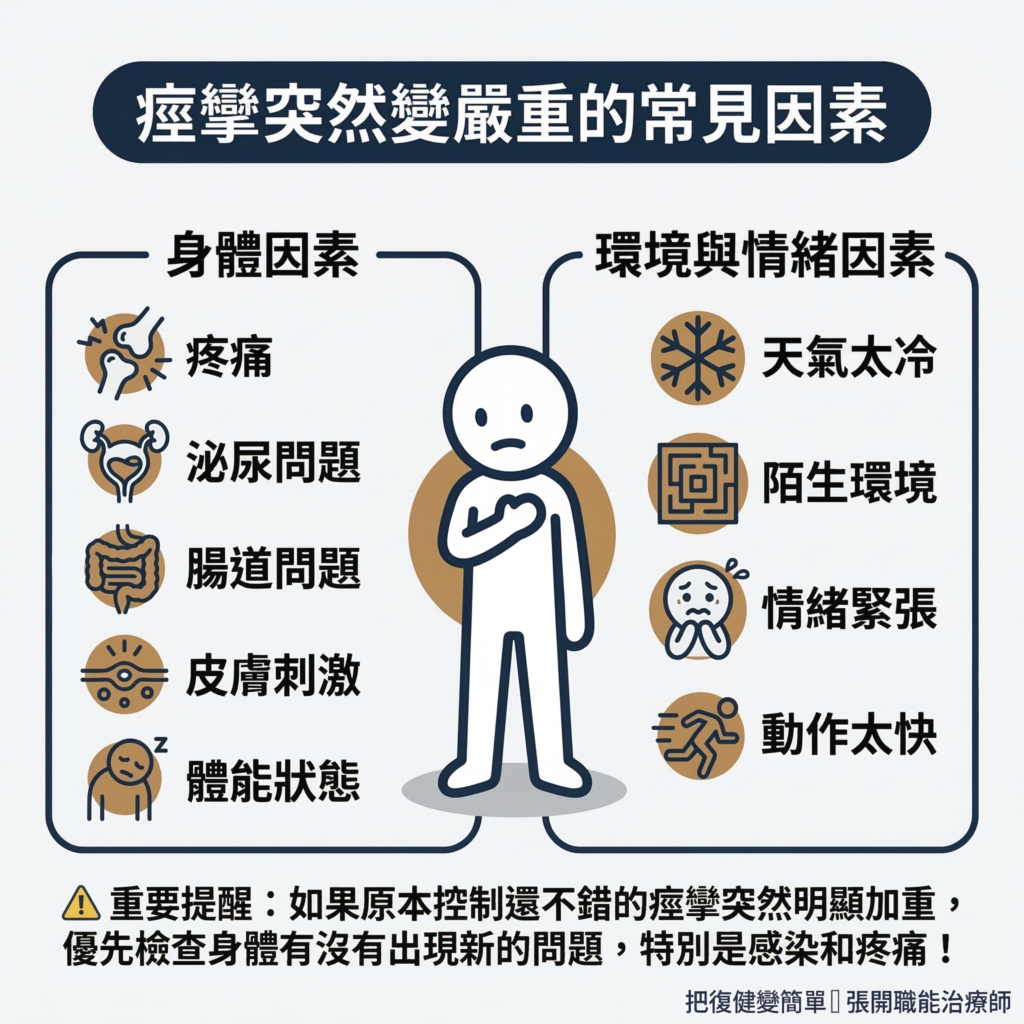
7 有哪些東西會讓痙攣突然變嚴重?
今天患者突然特別緊、動作做不出來,第一步不是立刻加強拉筋,而是檢查一下有沒有什麼狀況,是讓身體必須「緊繃」來保護自己。
根據中風的臨床指引(NICE, 2023;Oxford University Hospitals NHS Foundation Trust, 2022),會讓痙攣加重的常見因素包括:
身體因素
- 疼痛: 關節痛、肩膀痛、腳底痛、頭痛
- 泌尿問題: 泌尿道感染、膀胱脹、排尿困難
- 腸道問題: 便祕、腸道脹氣
- 皮膚刺激: 皮膚破損、壓瘡、鞋子或副木磨到皮膚
- 體能狀態: 過度疲勞、身體過熱
環境與情緒因素
- 天氣太冷
- 環境陌生、不熟悉的動線
- 情緒緊張、焦慮、害怕跌倒
- 動作被做得太快、太用力
⚠️ 重要提醒:
如果原本控制還不錯的痙攣突然明顯加重,優先檢查身體有沒有出現新的問題,特別是感染和疼痛。這是痙攣管理的第一步,也是台灣臨床指引明確列出的評估順序(台灣神經學學會等,2021)。
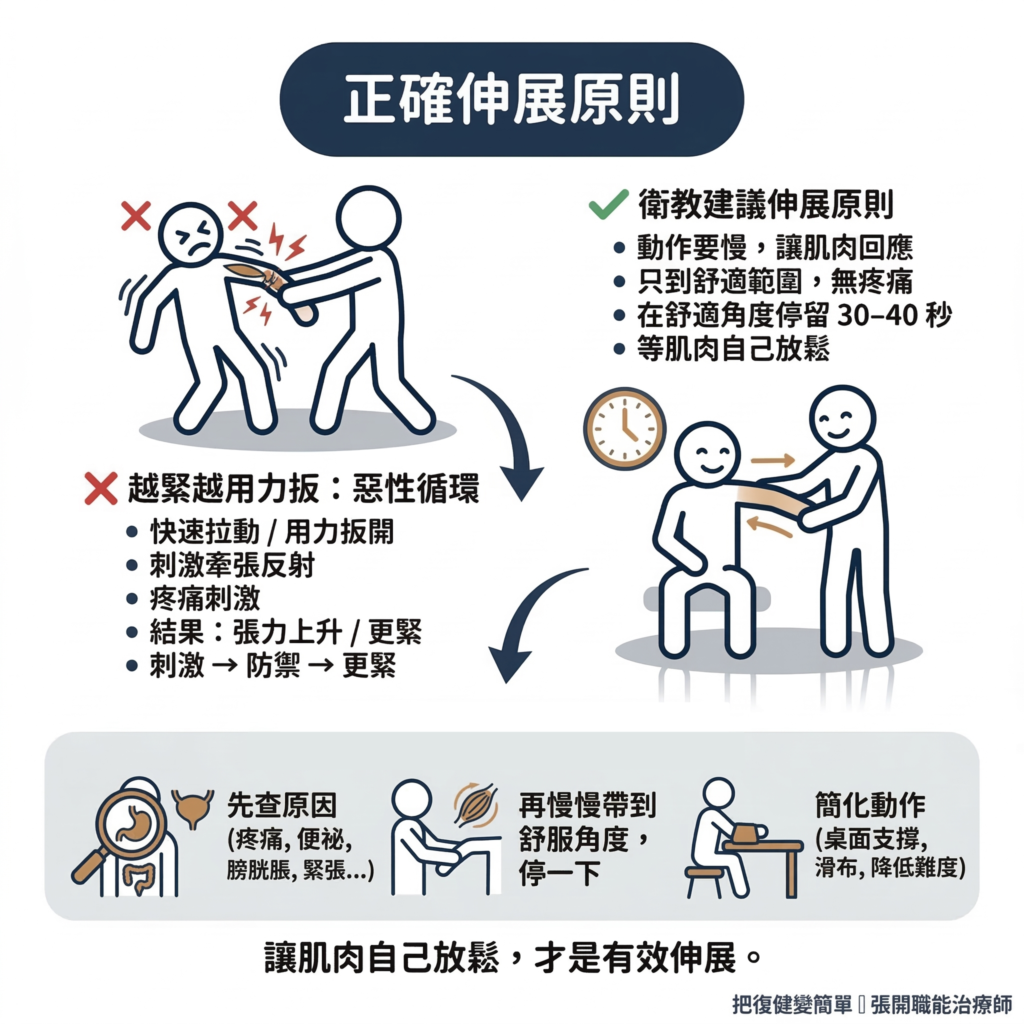
8 最常見的錯誤:越緊越用力扳,其實是在嚇它
很多照護者看到手腳很緊,直覺反應是:「要趕快把它拉開!越痛越有拉到!」
越緊越硬扳,根本不是在鬆它,是在嚇它。
快速拉動、用力扳開,對神經系統來說是一種威脅訊號。
痙攣的特性是「速度依賴性」,動作越快,牽張反射越強烈,肌肉收縮得越緊。所以用力快速扳動,結果常常是:張力上升,而不是下降。
加上疼痛本身就是讓痙攣加重的有害刺激。你以為「有痛才有效」,但痛這個訊號傳到神經系統,收到的指令是「危險,趕快縮緊保護」。
我在醫院常常看到,家屬用力把患者的手臂拉開,患者臉越來越皺、呼吸越來越憋,然後整隻手整條腿越來越硬,甚至痛到缺氧昏倒,這是一個「刺激→防禦→更緊」的惡性循環。
根據衛教文獻,正確的伸展原則是(Oxford University Hospitals NHS Foundation Trust, 2022;NHS, 2023):
- 動作要慢,讓肌肉有時間回應
- 只到舒適的範圍,不應該進入疼痛
- 在舒適範圍停留約 30–40 秒,等肌肉自己放鬆
- 有痛就停,回到不會痛的角度
我的做法是:
- 先查原因: 今天突然特別緊,可能是疼痛、便祕、膀胱脹、皮膚刺激、姿勢不舒服、太累、太熱、太緊張
- 再慢慢帶: 慢慢進到舒服的角度,停一下,等肌肉慢慢放鬆
- 先讓動作變簡單: 用桌面支撐、滑布、輔具、調整姿勢,把難度降下來,讓患者更容易做
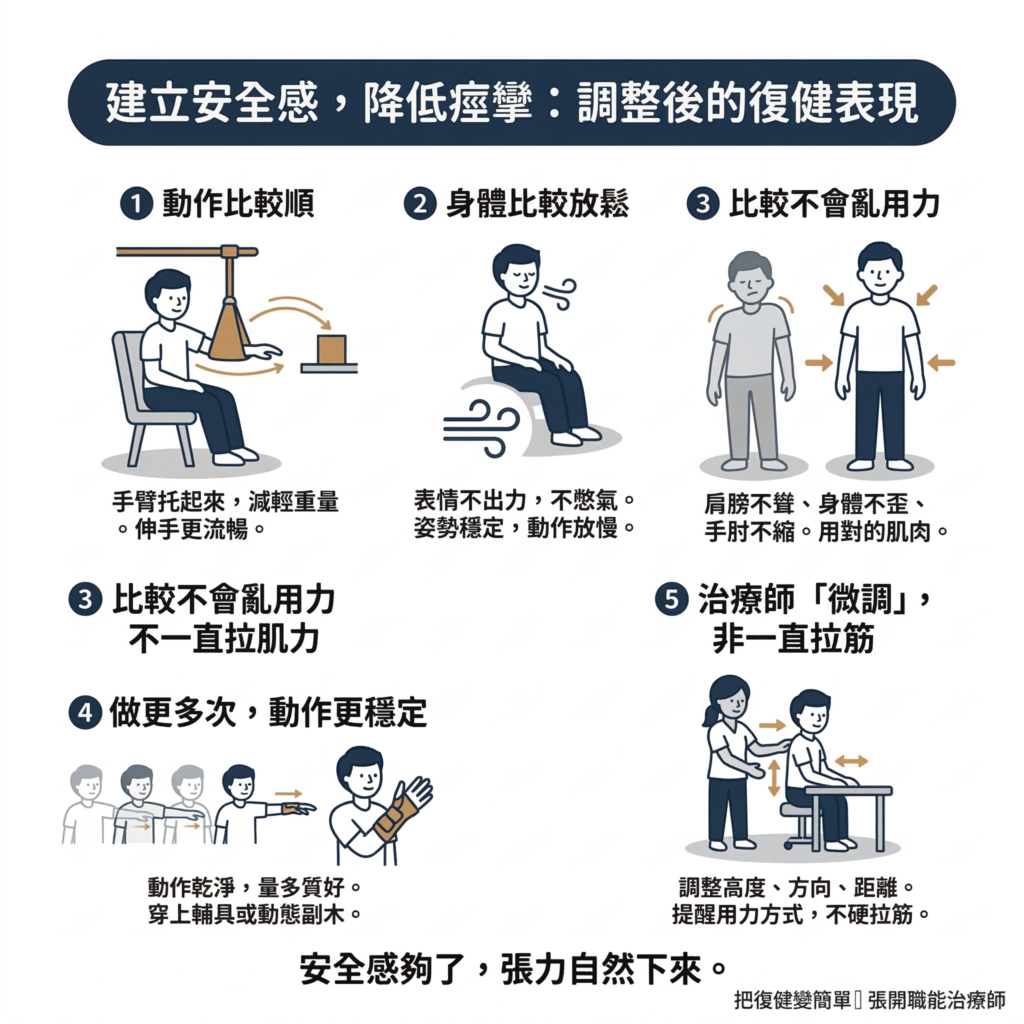
9 避免痙攣,要讓復健在「安全感」裡進行
痙攣的本質是「神經系統在感知危險」,降低痙攣、讓復健真正有效的核心邏輯就只有一個:
讓神經系統覺得安全。
安全感夠了,張力自然下來。張力下來了,患者才有多餘的注意力可以感覺自己的動作、控制自己的動作、讓大腦重新學習。如果復健的活動有經過調整,你會看到:
❶ 動作會比較順
伸手拿東西時,動作比較流暢。
像是用懸吊架或支撐架把手臂托起來(例如抬抬手這類輔具),減輕重量,患者就不會因為手太重而拼命聳肩、手肘往外跑,或整隻手臂都一起緊起來。
研究發現,有支撐時,肌肉不用亂出力,動作反而能做得更漂亮(Prange et al., 2009)。
❷ 身體比較放鬆
表情不會這麼用力,不用憋氣憋到臉紅脖子粗,做不到 10 下就喊累。
如果動作太快、太吃力,或姿勢不舒服,身體會因為緊張而誘發痙攣。只要姿勢穩定、動作放慢,張力通常就比較不容易一直往上衝。
❸ 比較不會亂用力
肩膀不會一直聳起來,身體不會歪來歪去,手肘也不會跟著整個縮住。
這代表患者是用對的肌肉在運動,不是每次一動,整個人就一起亂用力。
❹ 做更多次,動作更穩定
沒調整前,患者常動幾下就越來越僵、越來越亂,最後都在亂甩。這樣的練習,量看起來多,但品質很差,後面幾下不但沒幫助,還可能在強化錯誤的動作模式。
有了支撐、擺位、合適的輔具或動態副木,就可以讓患者的動作比較「乾淨」。研究顯示穿上動態副木與適當的伸展,可以改善功能性任務的表現(NICE, 2023)。
❺ 治療師是在「微調」,而不是一直拉筋
治療師該做的事情是調整桌面高度、調整懸吊架的方向、改變移動的距離、提醒正確的用力方式,讓患者自己把動作做出來,而不是不停的在幫忙拉筋。
看起來比較輕鬆,不代表沒在訓練。很多時候恰好相反,太難的動作,患者只會把痙攣、異常協同、代償全叫出來;難度降一點,才有機會真的練到想練的肌肉以及動作控制。
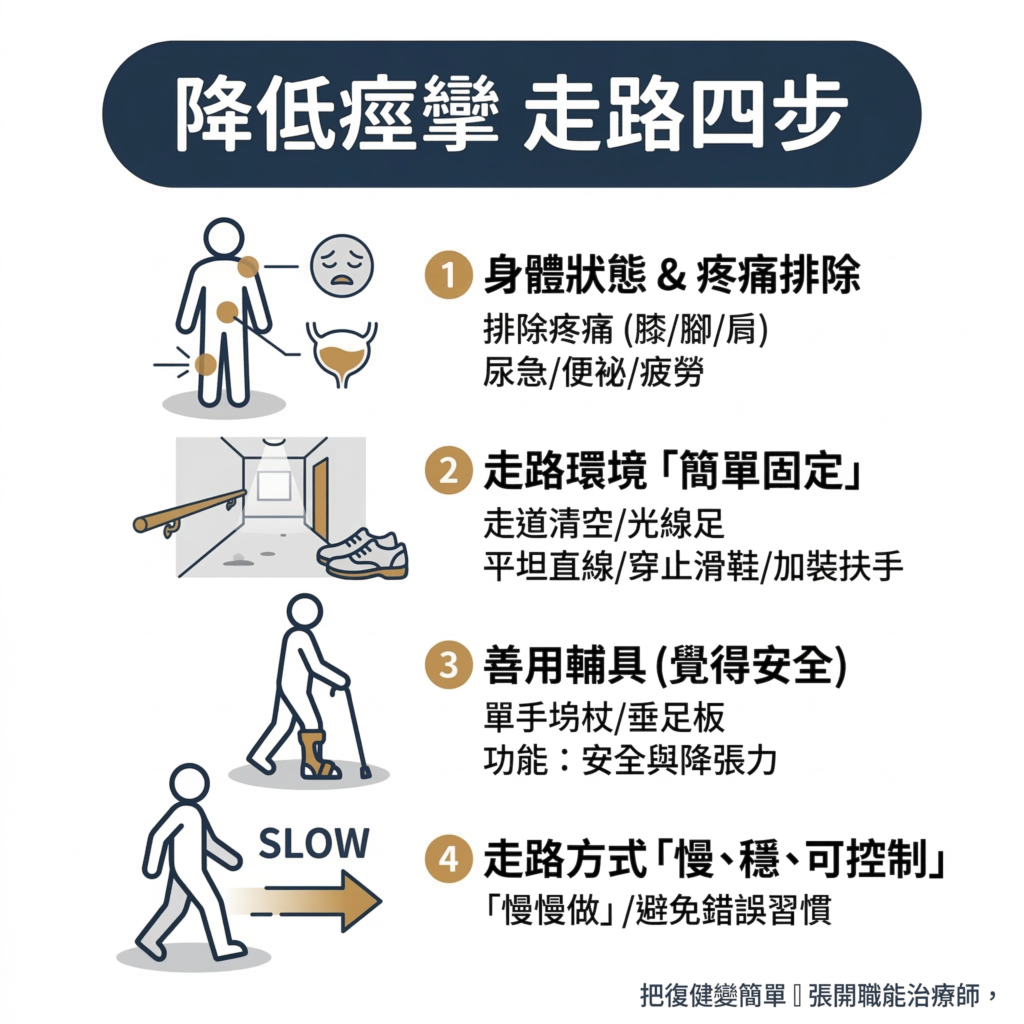
10 怎麼降低痙攣?以走路為例
❶ 先看身體狀態,有痛先排除
- 腳或膝蓋很痛、腳底痛、肩膀痛、哪裡被壓到不舒服
- 尿急、尿痛、疑似泌尿道感染,或膀胱脹脹的
- 便祕、肚子脹
- 皮膚破皮、壓傷、鞋子或副木磨到
- 很累、很熱、心情很緊、很焦躁
❷ 走路的地方要「簡單、固定、可預測」
- 走道清乾淨,沒有雜物、電線、地毯邊緣
- 光線夠,地面乾,不要濕滑
- 先選平坦、熟悉、直線多的路線練,不要一開始就挑門檻、轉彎多、樓梯
- 穿包腳、止滑的鞋,不要穿鬆拖鞋,也不要只穿襪子走
📌 美國中風組織( Stroke Association)的居家安全建議特別提到:門檻、台階、樓梯要加裝扶手並處理高低差,降低環境複雜度,才能建立一個「好的練走環境」(American Stroke Association, 2023)。
❸ 善用輔具
如果需要,就拿起枴杖,穿上垂足板。
輔具的功能不只是「避免跌倒」,更重要的是讓患者「覺得安全」,讓張力降下來。
國際復健臨床指引強調:步態受限者需要提供輔具、矯具與預防跌倒策略(NICE, 2023)。
❹ 走的方式要「慢、穩、可控制」
痙攣患者的動作原則只有三個字:慢慢做。
走得太快、太急,畫圈走、身體晃來晃去、拖著腳走,那每天一直練,只是讓錯誤的走路方式變成習慣,並不會真正改善。
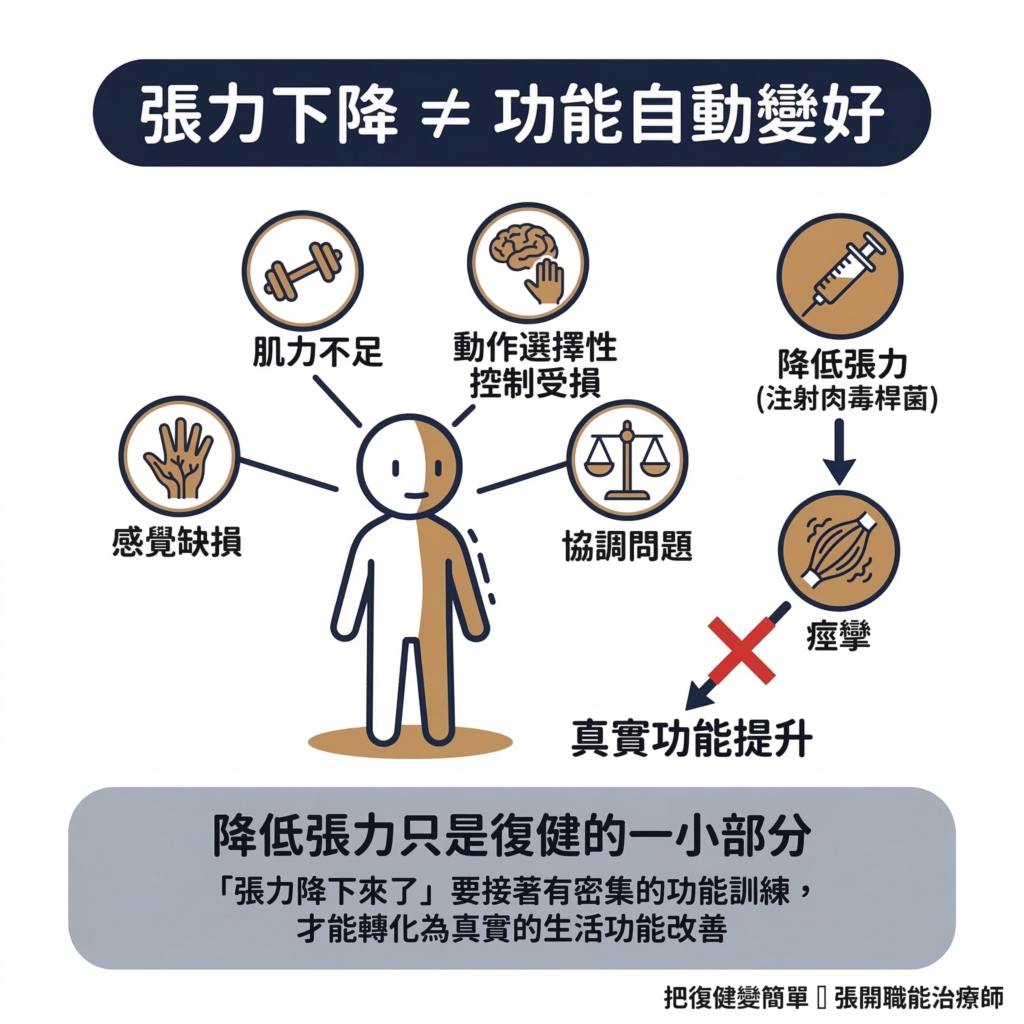
11 張力下降,不等於功能自動變好
痙攣不是造成偏癱的唯一原因,也不是最主要的原因。
中風後的功能障礙,同時來自多個來源:肌力不足、動作選擇性控制受損、感覺缺損、協調問題,這些因素往往對主動功能的影響,比痙攣更直接(NICE, 2023;Wissel et al., 2013)。
換句話說:就算痙攣有所改善,手腳不一定就能「好好用」,因為控制動作的能力需要單獨的訓練來恢復。
這代表:
- 降低張力只是中風復健的一小部分
- 「張力降下來了」要接著有任務導向的訓練,才能轉化為真實的生活功能改善
我常看到很多中風患者打完肉毒桿菌素、手臂鬆了覺得很開心,但幾個月後藥效退了張力就又回來了,手的動作一點進步也沒有。這就是鬆了之後沒有接著密集的功能訓練,大腦沒有機會重新學習怎麼用這隻手。
12 常見問題 FAQ
痙攣會不會好?
部分患者隨著神經恢復,張力會有所改善。
但痙攣通常需要主動管理,包括正確的伸展、輔具使用、避免誘發因子,以及配合治療師的訓練計畫。
不是等待,是主動處理。若放著不管,長期下來關節攣縮的風險會升高,處理難度也會增加。
痙攣是不是代表神經在恢復,是好事?
不一定。痙攣出現不等於神經正在恢復,也不等於退步,它是上運動神經元損傷後神經系統的一種過度反應狀態。
有些患者誤以為「越緊代表越有力」,但過高的張力反而會干擾正常的動作控制,讓復健的品質變差。需要主動管理,而不是放著等它自己好。
張力突然變大、變緊,是不是退步了?
不一定是退步,先排查有沒有身體不舒服。感染、疼痛、便祕、膀胱脹、皮膚刺激、過度疲勞、環境陌生、情緒緊張,都可能讓痙攣在短時間內明顯加重。
把誘發因子處理掉,張力通常會改善。若排除這些因素後仍持續加重,再跟治療師討論是否需要調整計畫。
痙攣和攣縮有什麼不同?
痙攣是神經性的,慢慢移動關節時會比較順,只有快速移動會便緊;攣縮是組織已經縮短了,不管快慢都差不多緊。
最簡單的判斷方式:同一個方向,一次慢慢移、一次快速移。如果快的時候明顯比慢的緊,通常神經性痙攣的成分較多;若慢快差不多硬,結構性攣縮的可能性較高,需要請治療師正式評估,處理方向不一樣。
在家拉筋,有沒有什麼要注意的?
可以做,但方式比大多數人想的溫和很多。動作要慢、不進入疼痛範圍、在舒適的角度停留約 30–40 秒,等肌肉自己放鬆。
最常見的錯誤是「越痛越有效」,但疼痛本身就是讓痙攣加重的刺激,有痛要馬上停,退回不會痛的活動範圍。
建議先請治療師示範正確手法,再在家操作。
打肉毒桿菌素之後,就不需要復健了嗎?
不是,注射後的復健反而是關鍵。肉毒桿菌素的效果在數天到一週開始出現,約四週達到最大效果,有效期通常約 12 週。
這段「張力降低的時間」,是密集進行任務訓練的最佳時機。若只打針、沒有接著做功能訓練,藥效退了張力就會回來,手腳的動作能力不會有真正的進步。
參考文獻
- Make Your Home Work for You Moving Around the House
- Malhotra, S., Pandyan, A. D., Day, C. R., Jones, P. W., & Hermens, H. (2009). Spasticity, an impairment that is poorly defined and poorly measured. Clinical rehabilitation, 23(7), 651-658.
- Malhotra, S., Cousins, E., Ward, A., Day, C., Jones, P., Roffe, C., & Pandyan, A. (2008). An investigation into the agreement between clinical, biomechanical and neurophysiological measures of spasticity. Clinical rehabilitation, 22(12), 1105-1115.
- Malhotra, S., Pandyan, A. D., Rosewilliam, S., Roffe, C., & Hermens, H. (2011). Spasticity and contractures at the wrist after stroke: time course of development and their association with functional recovery of the upper limb. Clinical rehabilitation, 25(2), 184-191.
- guideline NG236, N. I. C. E. (2023). Stroke rehabilitation in adults.
- Amin, K. R., Smith, S. R., Pujari, A. N., Zaidi, S. A. R., Horne, R., Shahzad, A., … & O’connor, R. J. (2024). Remote monitoring for the management of spasticity: challenges, opportunities and proposed technological solution. IEEE open journal of engineering in medicine and biology, 6, 279-286.
- Bezzina, C., Degtiar, V., Danchenko, N., Maisonobe, P., Davis, B., Engmann, E., … & Whalen, J. (2023). A UK Single-Center, Retrospective, Noninterventional Study of Clinical Outcomes and Costs of Two BotulinumtoxinA Treatments for Limb Spasticity. Toxins, 15(9), 532.
- Prange, G. B., Jannink, M. J., Stienen, A. H., van der Kooij, H., IJzerman, M. J., & Hermens, H. J. (2009). Influence of gravity compensation on muscle activation patterns during different temporal phases of arm movements of stroke patients. Neurorehabilitation and neural repair, 23(5), 478-485.
- Sheean, G., & McGuire, J. R. (2009). Spastic hypertonia and movement disorders: pathophysiology, clinical presentation, and quantification. PM&R, 1(9), 827-833.
- 陳右緯, 張庭瑜, 程遠揚, 劉濟弘, 陳柏霖, 黃國倫, … & 鄭建興. (2021). 2021 年台灣神經學學會, 台灣復健醫學會與台灣腦中風學會之腦中風後痙攣治療指引. 台灣中風醫誌, 3(1), 1-27.
- Winstein, C. J., Stein, J., Arena, R., Bates, B., Cherney, L. R., Cramer, S. C., … & Zorowitz, R. D. (2016). Guidelines for adult stroke rehabilitation and recovery: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke, 47(6), e98-e169.
- Wissel, J., Manack, A., & Brainin, M. (2013). Toward an epidemiology of poststroke spasticity. Neurology, 80(3_supplement_2), S13-S19.
- Wissel, J., Schelosky, L. D., Scott, J., Christe, W., Faiss, J. H., & Mueller, J. (2010). Early development of spasticity following stroke: a prospective, observational trial. Journal of neurology, 257(7), 1067-1072.
- Zeng, H., Chen, J., Guo, Y., & Tan, S. (2021). Prevalence and risk factors for spasticity after stroke: a systematic review and meta-analysis. Frontiers in neurology, 11, 616097.






