💬 中風後出現憂鬱、焦慮、易怒、冷漠、情緒失禁,不是患者「想太多」或「故意難搞」,這些情緒障礙影響約三分之一的中風患者,成因包括腦部神經損傷、生活巨變與慢性疲勞。
本文說明五種常見情緒障礙的辨識方式、七個照顧建議、何時需要就醫,以及心理諮商、藥物、rTMS 等治療選項。
1 中風後的情緒變化,不是想太多
那天是小女兒推著劉伯進來,氣氛不太對勁。
我還沒開口,她先說:「張老師,他今天又吵說不來了,一直說復健沒用、練了也沒用,我跟你說,他在家就是坐著,什麼都不做。」
她告狀的時候,劉伯沒有反駁,只是繼續看著地板。
「爸,你自己說,你這樣下去要怎麼辦?」阿伯還是沒動。
「我跟媽兩個人上班、顧家、還要帶你來復健,你自己又一直這樣,黃金期過了怎麼辦?」
女兒說完,狠狠瞪著劉伯。
治療室很吵,沒有人注意到這裡的沉默。
中風後,有三分之一的患者會出現憂鬱,另有三分之一會出現焦慮。
很多家人以為患者是在無理取鬧、或是「想太多」、「心情不好而已」。
但其實,中風後的情緒變化,很多時候不只是心理因素,更大的原因是大腦受傷之後,神經功能跟著改變了。
理解這件事,是照顧關係裡最重要的第一步。
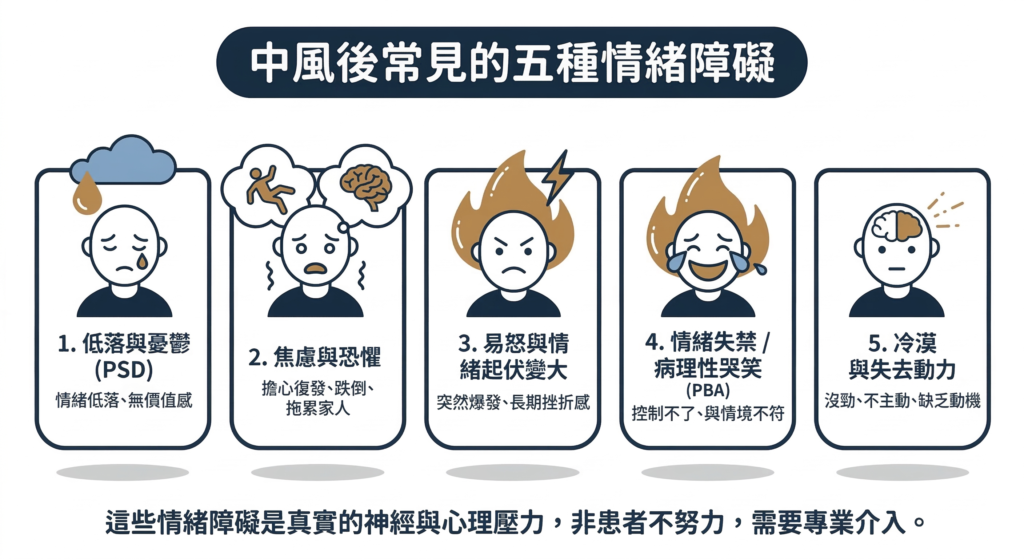
2 中風後常見的五種情緒障礙
❶ 低落與憂鬱(Post-Stroke Depression, PSD)
中風後憂鬱是最常被記錄的情緒障礙,大約在任何時間點,都有將近三分之一的中風患者正在經歷憂鬱。
症狀包括:持續情緒低落、對原本有興趣的事提不起勁、覺得自己沒有價值、食慾或睡眠改變。
這不是「悲觀的個性」,也不是「不夠堅強」。美國心臟協會的聲明指出,中風後憂鬱會直接影響功能恢復與生活品質,建議臨床上需要常規篩檢與積極處理。
❷ 焦慮與恐懼(Post-Stroke Anxiety)
很多患者會非常擔心:再中風怎麼辦?走路跌倒怎麼辦?自己會不會一直這樣、永遠拖累家人?
中風後第一年,焦慮同樣影響約三分之一的患者,常伴隨對外出、社交、復工的迴避行為。
這種焦慮有時會被家屬解讀為「過度依賴」或「不願意努力」,但實際上,背後是真實的神經與心理壓力。
➌ 易怒與情緒起伏變大
原本溫和的人,中風後可能突然對一點小事爆掉,或比以前更不耐煩、更容易與人起衝突。
這不一定是個性變壞。 易怒可能來自好幾個方向同時夾擊:腦部額葉(負責衝動控制)受損、長期挫折感累積、疲勞、溝通困難、或身體疼痛。
美國中風協會的恢復指南明確把易怒與情緒改變列為中風後常見問題,且特別指出:生氣通常有可辨識的觸發點,找到它,才有辦法介入。
➍ 情緒失禁/病理性哭笑(Pseudobulbar Affect, PBA)
這是最容易被誤解的一種。
患者可能突然大哭,但不一定真的很悲傷;可能突然大笑,但不一定真的覺得好笑。情緒反應和當下情境不相稱,自己也控制不了。
這不是「愛哭」,也不是「情緒化」,這是一種神經學問題,和大腦情緒表達調控網路受損有直接關係。
研究顯示,中風後早期約五分之一的患者會出現這種情況,六個月後仍有約八分之一的人持續受影響。
如果你看過家人莫名其妙哭起來,又說「我沒有很難過」,請先停下來,不要急著安慰或制止,更不要說「你有什麼好哭的」,因為他說的是真的,他真的不知道自己為什麼哭。
➎ 冷漠與失去動力(Post-Stroke Apathy)
這是最常被家屬誤解成「懶散」的一種。
患者整個人變得沒勁、不主動、什麼都不想做、不想參與復健、對所有事情都提不起興趣——但他並不是明顯低落,也不是在哭,就是「空空的」。
這叫做中風後冷漠(Apathy),和憂鬱有重疊,但本質上是「缺乏動機」,而不是「情緒低落」。它和前額葉、基底核、視丘等相關神經網路的改變有關,研究顯示約三分之一的中風患者會出現。
有些患者甚至連理解別人情緒的能力都受損了,看不出家人擔心的表情、感受不到照顧者的付出,這和右側顳葉等腦區受損有關。他不是不愛你,是他的大腦真的讀不到你的臉了。
| 情緒障礙類型 | 核心特徵 | 常被誤解為 | 需要特別注意 |
|---|---|---|---|
| 憂鬱(PSD) | 持續低落、失去興趣、覺得沒價值 | 個性悲觀、不夠堅強 | 影響復健意願,需積極處理 |
| 焦慮 | 過度擔心、迴避社交與外出 | 過度依賴、不願努力 | 常與憂鬱同時出現 |
| 易怒/情緒起伏 | 容易爆發、不耐煩、衝動 | 個性變差、無理取鬧 | 通常有可辨識的觸發點 |
| 情緒失禁(PBA) | 突然大哭大笑、與情境不符 | 愛哭、情緒化 | 是神經學問題,非心理問題 |
| 冷漠(Apathy) | 沒動力、不主動、空空的 | 懶散、不配合 | 本質上是「缺乏動機」,而不是「情緒低落」 |
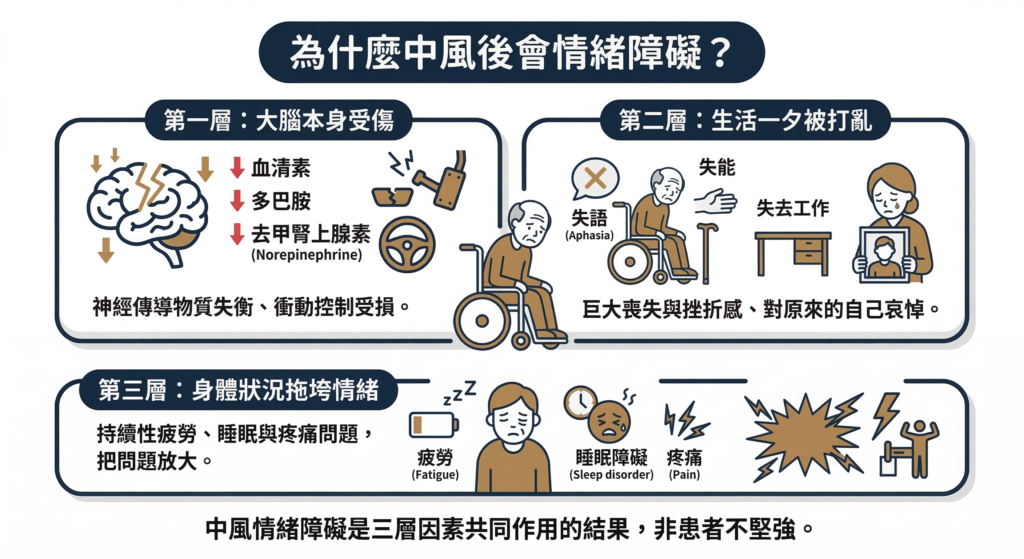
3 為什麼中風之後會這樣?
中風後會有情緒障礙,通常是三層原因同時在作用:
第一層:大腦本身受傷了
中風不只傷到手腳,也可能直接傷到負責調節情緒、控制衝動、管理動機的腦區和神經路徑。
更具體地說:中風會干擾大腦中調節情緒的化學物質,包括血清素、多巴胺、去甲腎上腺素,這些神經傳導物質一旦失衡,情緒調節就會「失靈」。
你叫他振作,就像叫一個剎車壞掉的人「自己踩剎車」,不是不願意,是機制壞了。
第二層:生活在一夕之間被打亂了
中風之後,可能失語、走路不穩、手不能用、失去工作角色、需要靠人照顧,每一件事都是巨大的喪失。
這不只是「不方便」,而是一個人對「原來的自己」的哀悼過程。
曾經能獨立生活、照顧家人、在職場上有地位的人,現在連刷牙都需要協助,這種落差帶來的挫折感、羞恥感、喪失感,本來就會引發強烈的情緒反應。
第三層:身體狀況在拖垮情緒
這一層最常被忽略。
中風後的疲勞非常普遍,而疲勞會把所有情緒問題放大。
研究估計,約有五成中風患者受到睡眠障礙影響。一個人如果同時面對:睡不好、身體疼痛、極度疲勞、又講不清楚自己哪裡不舒服,任何人在這種狀態下,情緒都很難穩定。美國中風協會的資料特別指出,疲勞是中風恢復的重要障礙之一。
💡 有時候患者突然爆掉,不是因為「情緒問題」,很可能只是因為:他已經三天沒睡好,加上你剛好在他最累的時候催他做復健。
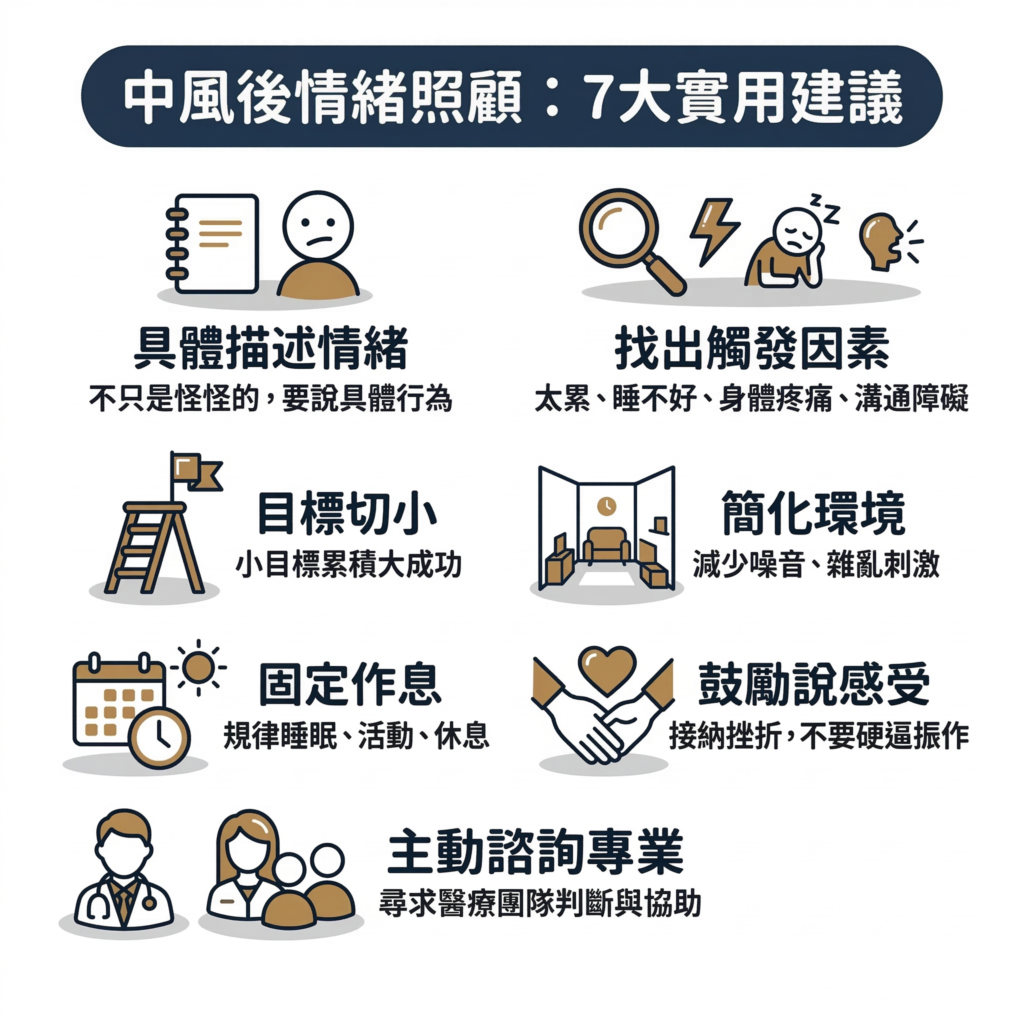
4 你可以怎麼做?七個具體建議
❶ 把情緒變化「說清楚、記下來」
不要只跟醫師說「他最近怪怪的」。要改成具體描述:
- 「這兩週幾乎每天都想哭」
- 「比以前更容易發脾氣,昨天因為遙控器找不到就大叫」
- 「什麼事都不想做,連最喜歡的電視節目也不看了」
- 「一累就情緒爆掉」
- 「明明沒多難過,卻突然大哭」
NHS 與美國中風協會都建議,把情緒變化和誘發情境說清楚,是後續有效處理的第一步。
❷ 找出觸發點
很多情緒起伏不是憑空出現的,常和幾件事有關:太累、睡不好、身體疼痛、講不出自己想說的話、被催促、環境太吵、害怕拖累家人。
先把觸發點找出來,才有辦法提前介入或避開。比起「發作了再處理」,理解「為什麼發作」更重要。
➌ 不要硬逼,也不要全放掉
一直說「加油」「振作」「別想太多」,通常沒有用,有時候還更糟。但完全放任不管也不是辦法。
比較好的做法是:把要求切小。
今天先完成一件小事就好:自己刷牙、坐起來十分鐘、做一組簡單動作。能做到的小成功,比空泛的鼓勵更能真正拉回動機。
💡 英國 NHS 的中風恢復資料指出,恢復常需要數月到數年,分段目標和生活調整比「靠意志力」更有效。
➍ 把環境弄簡單一點
情緒容易失控的患者,通常也怕吵、怕亂、怕同時被塞太多要求。
美國中風協會建議,對於混亂、易怒、注意力差的患者,減少環境中的雜亂和聲音刺激,效果往往比說教好。
➎ 安排固定作息
睡眠、活動、休息規律化,比「想到什麼做什麼」更能穩定情緒。
中風後疲勞會把低落、焦慮、易怒全部放大,固定的節奏能給身體和大腦一個可以預期的環境。
➏ 鼓勵說感受,不要急著糾正感受
當患者說「我覺得自己沒用」,不要只說「別亂想」。試著說:
- 「我知道你現在很挫折」
- 「你最近是不是很怕自己不會進步?」
- 「你不是故意的,我們一起想辦法。」
說這些話的目的不是解決問題,而是讓患者知道:你沒有放棄他。
當患者出現情緒崩潰、突然大哭大笑時,不要試圖說教或制止。可以輕輕轉移注意力(換個話題、請他喝水),等情緒平復後再繼續,不用刻意解釋「你剛才為什麼哭」。
❼ 主動跟醫療團隊說,不要等到很嚴重才開口
復健科醫師、神經內科醫師、職能治療師、語言治療師、心理師都可以討論。
有些看起來像「懶得練」,其實是憂鬱或冷漠;有些看起來像「很情緒化」,其實是情緒失禁,不同的問題需要不同的處理方式,家屬不需要自己判斷,但需要主動說出來。
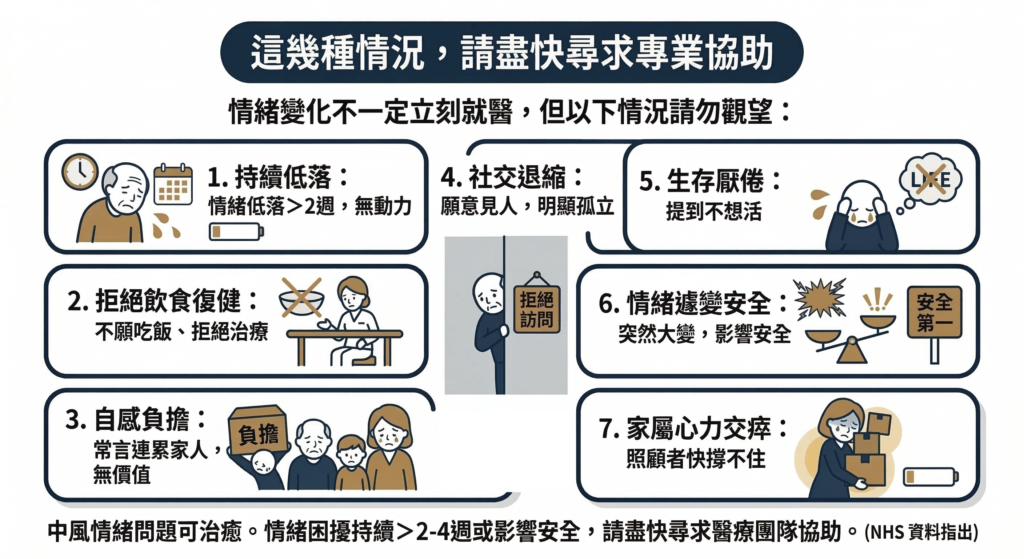
5 這幾種情況,請盡快尋求專業協助
情緒變化不一定都需要立刻就醫,但以下幾種情況,請不要再觀望:
- 情緒低落持續超過兩週,幾乎每天都沒動力
- 拒絕吃飯或拒絕復健
- 常說自己是家人的負擔、沒有存在的價值
- 明顯社交退縮,不願意見任何人
- 提到不想活
- 情緒突然大變,影響到安全
- 家屬已經照顧到快撐不住
⚠️ 中風後的情緒問題是可以評估、也可以處理的。 英國 NHS 的資料指出,若情緒困擾持續超過兩到四週,或已影響到安全,應盡快尋求專業協助。
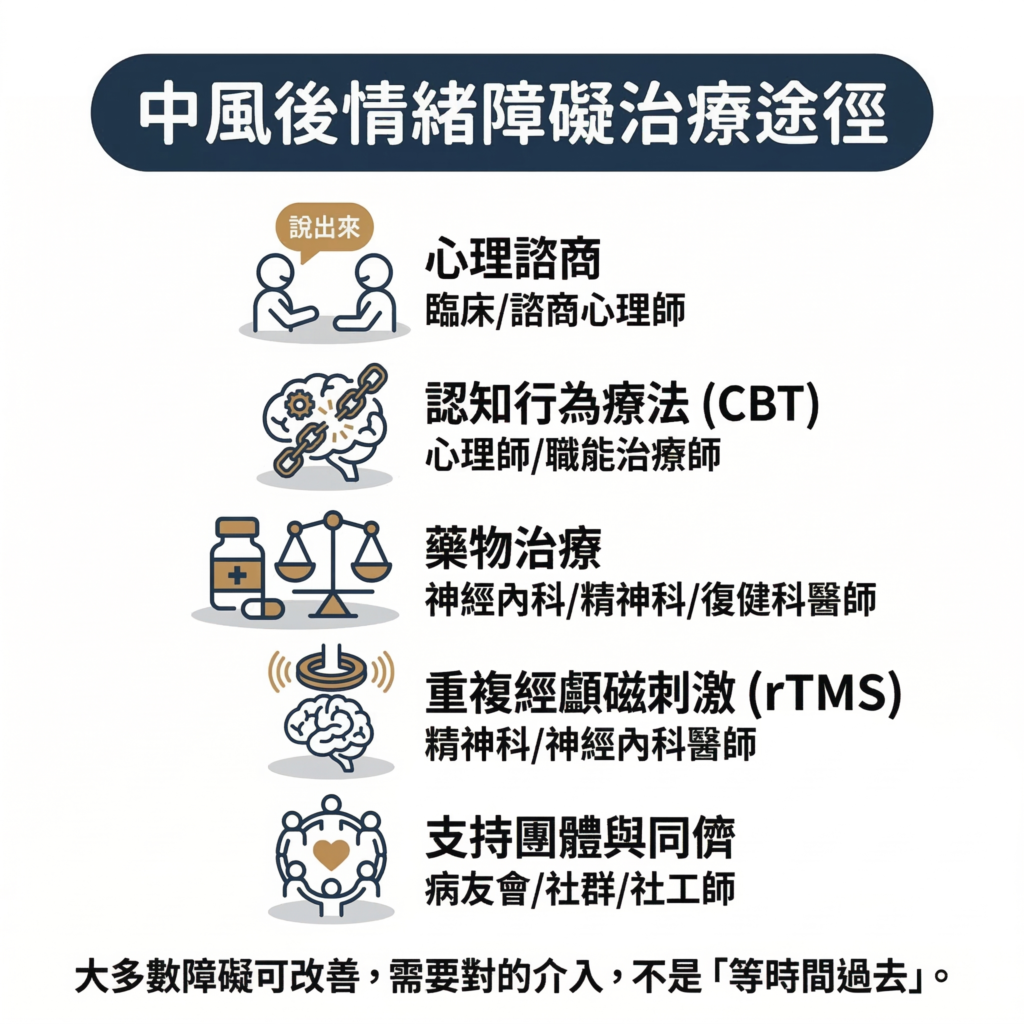
6 會好起來嗎?能怎麼治療?
會的。大多數人的情緒障礙是可以改善的,但需要對的介入,不是「等時間過去」。
不是每一種情緒問題都只能靠陪伴撐過去。英國中風心理支持指引指出,中風後情緒問題可以用分級方式處理,從基本的生活支持、同儕陪伴,一路到正式的心理與醫療介入,每一個階段都有路可以走。
以下是目前常用的幾種處理方式:
心理諮商
這是幫助患者「把事情說出來」的空間。
中風之後,患者往往要同時面對身體的改變、角色的喪失、對未來的恐懼——這些東西悶在心裡,沒有出口,情緒就會越積越重。透過與受訓的治療師定期對話,可以幫助患者逐步處理對「舊有自我」的哀悼過程,重建自我認同,找到在新的身體狀況下繼續生活的方式。
👉 可以提供協助的專業:臨床心理師和諮商心理師。可透過復健科醫師或神經內科醫師轉介,部分醫院的中風個管師也可以協助媒合資源。
認知行為療法(Cognitive Behavioral Therapy, CBT)
認知行為療法(CBT) 的核心概念是:我們的情緒,很大程度上是由我們怎麼「解讀」事情所決定的。
中風後很多患者會陷入一種負向循環:「我動不了 → 我沒有用 → 那練了也沒意義 → 不練 → 更動不了 → 更覺得自己沒有用」。認知行為療法的目的,就是幫助患者辨識這些讓人困住的思考模式,然後一步一步打破它。
對於中風後焦慮和憂鬱,認知行為療法有相當多的研究支持,對於因溝通困難或失語而無法進行標準談話治療的患者,也有修改版本可以使用。
👉 可以提供協助的專業:受過認知行為療法訓練的心理師或職能治療師。
藥物治療
有些情緒問題,光靠調整心態和生活方式是不夠的,因為問題的根源在大腦的神經化學物質失衡,需要藥物來協助調節。
- 抗憂鬱劑(如 SSRI 類藥物):對中風後憂鬱和焦慮均有幫助,也是目前研究支持最多的藥物選項。
- 情緒失禁(PBA)的藥物:部分抗憂鬱劑在低劑量下對 PBA 也有效果,可以減少不自主的哭笑發作頻率。
- 焦慮藥物:短期使用可以協助患者度過特別難熬的時期。
不同的情緒問題對應不同的藥物選項,不是「吃一顆就好」,而是需要醫師評估後個別化調整。
👉 可以提供協助的專業:神經內科醫師、精神科醫師、復健科醫師。如果不確定要掛哪科,可以從目前的復健科或神經內科醫師開始,說明情緒狀況,請他們評估或轉介。
rTMS(重複經顱磁刺激)
對於藥物治療效果有限、或憂鬱程度較嚴重的患者,rTMS 是一個值得了解的選項。
rTMS 是一種非侵入性的腦部刺激治療,透過磁場脈衝刺激特定腦區,調節神經活性,不需要手術、不需要麻醉,在門診就可以進行。近年在中風後憂鬱的臨床應用上,有越來越多的研究顯示它的效果,尤其適合對藥物反應不理想的患者。
👉 可以提供協助的專業:精神科醫師、神經內科醫師(有提供 rTMS 服務的醫療機構)。
支持團體與同儕陪伴
有時候,家人說再多「你一定可以的」,都比不上一個同樣中風過的人坐在你面前說:「我當時也是這樣,後來慢慢好了。」
支持團體的力量,在於讓患者知道:自己不是唯一一個走這條路的人。 看見有人跟自己一樣,而且他們走過來了,這種心理鼓舞,往往比所有的衛教知識都更直接。
對照顧者來說,支持團體同樣重要。和其他照顧者互相分享、吐苦水、交換實用的照顧技巧,可以大大減少孤立感與耗竭。
👉 可以提供協助的資源:各醫院中風病友會、台灣各縣市的社區復健資源、線上中風照顧者社群。可詢問醫院社工師或個管師,協助媒合在地資源。
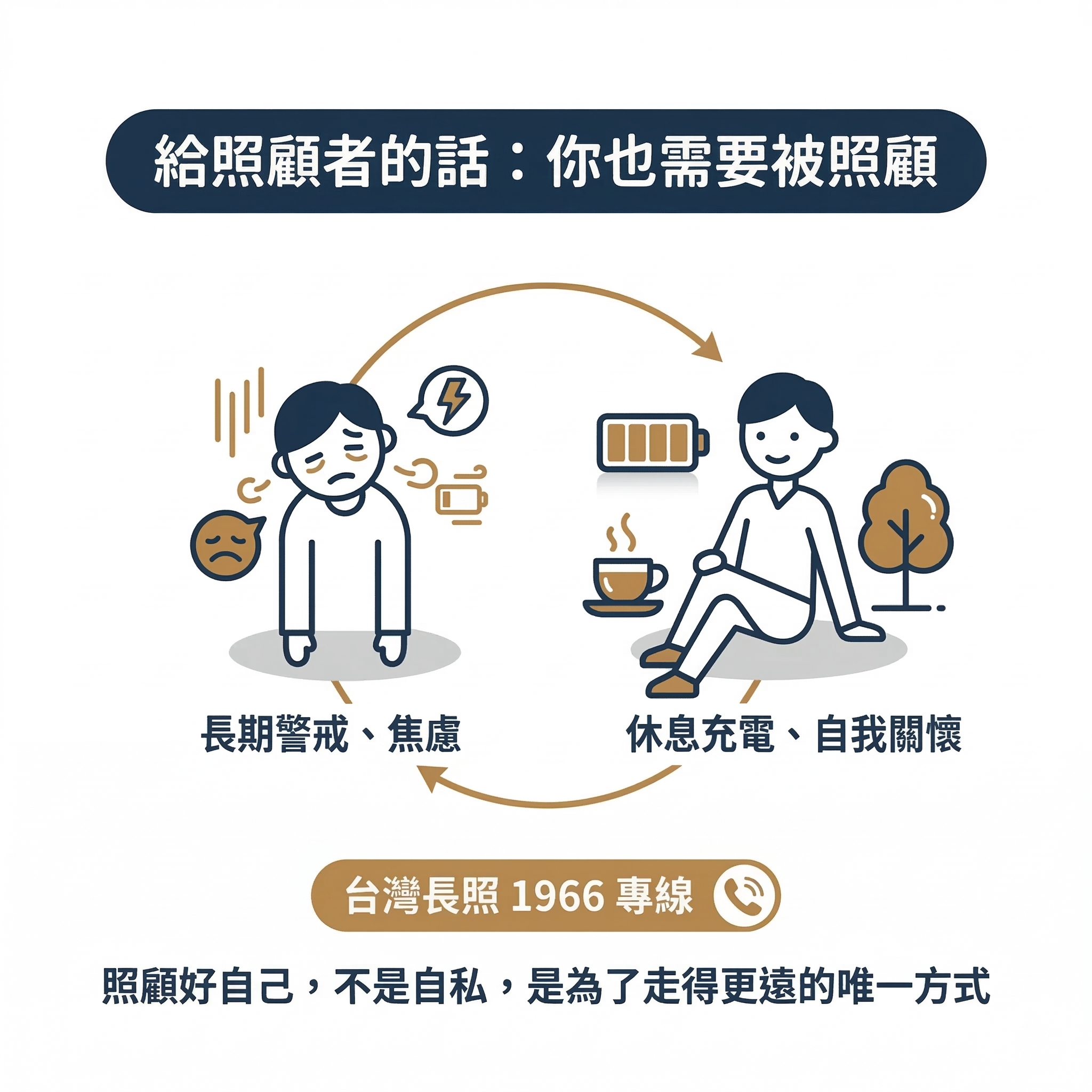
7 給照顧者的話:你也需要被照顧
照顧一個情緒不穩的患者,極其耗能。
你可能長期處於高度警戒狀態,不知道他今天會不會突然哭、不知道說了什麼又會觸怒他、不知道他不動是在鬧情緒還是真的身體不舒服。這種長期的不確定感,會讓照顧者也陷入焦慮和疲竭。研究顯示,中風患者的照顧者,出現憂鬱的比例有時甚至高於患者本身。
你知道的是:患者的易怒和冷漠,是疾病的表現,不是針對你個人的攻擊。
這不代表你要無限度承受,而是你不需要把那些話放在心裡,那不是他真正想對你說的。
你可以尋求喘息。 台灣長照 3.0 提供喘息服務,讓你定期有時間休息和充電,可以撥打長照專線 1966 詢問。
照顧好自己,不是自私,是讓這段照顧走得更遠的唯一方式。
8 常見問題 FAQ
Q:中風後的憂鬱跟一般心情不好一樣嗎?
A:有重疊,但不完全一樣。最關鍵的差別在於:中風後憂鬱有一部分直接來自腦部病灶本身,中風損傷的位置(例如左側額葉、基底核等區域)會直接破壞情緒調節的神經迴路,即使患者心理上沒有明顯的壓力事件,憂鬱症狀也可能直接出現。這不只是「因為生病了所以心情不好」,而是「大腦負責調節情緒的線路被直接切斷了」。 這也是為什麼中風後憂鬱需要醫療評估,而不只是靠心理調適。
Q:患者突然大哭大笑,應該怎麼反應?
A:不要說教或強行制止。可以輕輕轉移注意力,例如換個話題或遞杯水,等情緒自然平復。這是神經學問題,不是他能控制的行為。
Q:患者什麼都不想做,是憂鬱還是冷漠?
A:兩者症狀有重疊,但冷漠的核心是「缺乏動機」,憂鬱的核心是「情緒低落」。有時會同時出現。建議由醫師或心理師評估區分,因為處理方式不同。
Q:情緒障礙會影響復健進度嗎?
A:會,而且影響顯著。憂鬱和冷漠都會降低患者參與復健的意願和能力,這也是為什麼情緒問題需要與肢體復健同步處理,而不是「等身體好了再說」。
Q:中風後的情緒問題需要看哪一科?
A:可以從復健科或神經內科開始,告知醫師情緒變化的具體狀況,必要時轉介精神科或臨床心理師。職能治療師也可以協助評估情緒對日常功能的影響。
Q:家屬可以申請哪些支援?
A:台灣長照 3.0 提供喘息服務、居家服務等資源,可撥打長照專線 1966 詢問。各縣市也有社區心理衛生中心,提供照顧者的心理支持服務。






